صحنه اول — تاریکی
زنی ۵۶ساله در یکی از شهرستانهای استان هونان چین، سالهاست دید چپش را از دست داده است. پزشک میگوید قرنیهاش چنان اسکار پیدا کرده که دیگر حتی پیوند قرنیه انسانی هم تضمینی نیست. سرعت پیداکردن اهداکننده هم پایین است؛ هر سال دهها هزار بیمار در جهان منتظر یک قرنیه انسانی میمانند اما تنها درصد کمی به آن میرسند. در همان روزها، تیمی از جراحان در مرکز پزشکی دونگجیانگ، شانگشا، یک طرح آزمایشی محرمانه را آماده میکنند: پیوند قرنیه خوک به انسان.
صحنه دوم — خاستگاه ایده
ایده پیوند قرنیه خوک (Xenocorneal transplantation) قدمتی بیش از صد سال دارد. نخستین تلاش در دهه ۱۹۰۰ میلادی ازسوی جراح آلمانی، ایرماک، روی حیوانات انجام شد اما مشکل اصلی همیشه یکسان بوده است:
۱. پسزنی ایمنی شدید
۲. انتقال بیماریهای زئونوتیک مانند PERVs
۳. پراکندگی رگهای خونی و تفاوت ماتریکس قرنیه خوک با انسان
تحقیقات مدرن از اواخر دهه ۱۹۹۰ در کره جنوبی، چین و آمریکا با استفاده از قرنیه خوکهای ژنتیکی اصلاحشده وارد مرحله آزمایشگاهی شد. 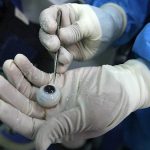
صحنه سوم — ورود به عصر CRISPR
در سال ۲۰۱۸، گروهی از محققان در شرکت چینی Beike Biotechnology با استفاده از فناوری CRISPR-Cas9 توانستند ژنهایی را که مسول بیان آنتیژنهای گالاگال (α-Gal) روی سلولهای قرنیه خوک بودند، حذف کنند. این آنتیژنها عامل اصلی پسزنی سریع بودند.
در همان سال، مطالعه بالینی فاز اول در چین با کارآزمایی روی ۳۷ بیمار با قرنیه خوک ژنتیکی و شیمیایی اصلاحشده آغاز شد. پیگیریها در نشریه Cell Transplantation 2020 منتشر شد:
موفقیت پیوند در ۸۰ درصد بیماران تا ۱ سال
کاهش چشمگیر التهاب قرنیه نسبت به نمونه خوک غیرژنتیکی
بدون شواهد انتقال ویروس PERV به خون بیماران
صحنه چهارم — روی صحنه جهانی
در کره جنوبی، تیم دانشگاه CHA Bundang Medical Center در سال ۲۰۲۱ گزارشی در Journal of Cataract & Refractive Surgery منتشر کرد که در آن از غشای بیسلول قرنیه خوک استفاده شده بود. این روش با حذف تمام سلولهای زنده خوک، تنها داربست کلاژنی قرنیه را باقی میگذارد و خطر پسزنی و انتقال بیماری را کاهش میدهد.
در سال ۲۰۲۳، نخستین مجوز آزمایشی FDA برای استفاده از قرنیه خوک بیسلول در درمان کراتوکون و آسیب قرنیه در آمریکا صادر شد، هرچند هنوز به مرحله تجاریسازی نرسیده است.
صحنه پنجم — جراحی حیاتی
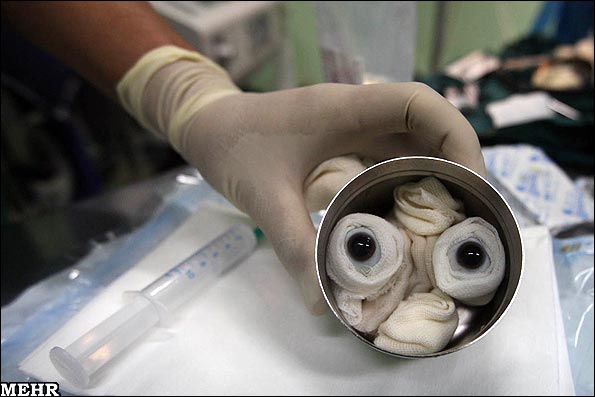
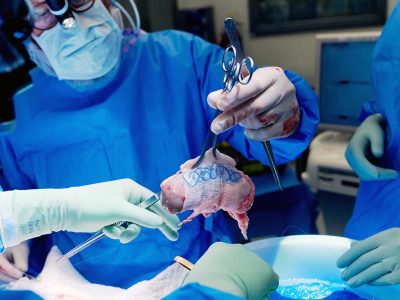
برمیگردیم به شانگشا، ۲۰۲۴. اتاق عمل کوچک است اما پر از تجهیزات ایمنی زیستی. قرنیه خوک، که از خوک SPF) Specific Pathogen Free) پرورشیافته در یک واحد فوقاستریل گرفته شده، در ظرف مخصوص قرار دارد. جراح دکتر لو جین، با برشی دقیق، قرنیه تخریبشده زن را برمیدارد و قرنیه خوک اصلاحشده را میدوزد. کل عمل ۴۵ دقیقه طول میکشد.
۶ ماه بعد، بیمار میتواند اشکال و رنگها را تفکیک کند، بدون علامت پسزنی شدید یا عفونت.
این پیشرفتها درحالی رخ داده است که در بسیاری کشورها، پیوند اجزای حیوان به انسان با موانع فقهی یا اخلاقی روبهروست و در عینحال هنوز مشخص نیست که دوام قرنیه خوک در بدن انسان بیش از پنج سال چگونه خواهد بود.
در کنار تحقیق روی استفاده از قرنیه خوک، فناوری مهندسی بافت، جایگزین دیگر را پرورش قرنیه انسانی از سلولهای بنیادی میداند که شاید انتقال از خوک را محدود کند.
اما در هر صورت، مسیر پیوند قرنیه خوک تا ۲۰۲۵ از عرصه نظری به عمل رسیده است؛ از سایههای آزمایشگاه، به نور چشم بیماران.









دیدگاهتان را بنویسید