نخستین تجربههای انتقال اعضای زیستی(قرن ۱۷ تا ۱۹)
اولین تلاشها برای انتقال اعضای زیستی به بشر، با استفاده از خون حیوانات و در قرن هفدهم شروع شد. در سال ۱۶۶۷، ژان بابتیست دنی، پزشک فرانسوی، در آزمایشی شگفتانگیز انتقال خون «بره گوسفند» به انسان را انجام داد، اما بهرغم چند انتقال که در دریافتکنندگان زنده ماندند – احتمالا بهدلیل اندک بودن میزان خون انتقال یافته – در آخرین مورد، بیمار دچار واکنشی کشنده شد. این تجربه، نخستین ثبت تاریخی از واکنش ایمنی بدن انسان نسبت به انتقال اعضای زیستی حیوانی بود. در ادامه در قرن نوزدهم، جراحانی در فرانسه و ایتالیا، تکههای پوست قورباغه، سگ یا خرگوش را برای پیوند موقت در زخمهای انسان امتحان کردند، اما بیشتر این گرافتها – عضو یا سلولی که از یک بدن به بدن دیگر منتقل شده است – ظرف چند روز پس زده میشدند.
اولین پیوند واقعی عضو حیوانی: اوایل قرن ۲۰
در آغاز قرن بیستم، پزشکان متهور و جسور مانند متیچنیکوف اهل روسیه و الکس کارل آمریکایی پیوند عروق خونی حیوانات را تمرین کردند و پایههای علم جراحی پیوند را بنا گذاشتند. اما نخستین تلاش شناختهشده برای پیوند کامل عضو حیوان به انسان در سال ۱۹۰۵ در پاریس انجام شد: دکتر ماتیو ژابولای (Mathieu Jaboulay) کلیه یک بز و سپس یک خوک را به ۲ بیمار مبتلا به نارسایی کلیه پیوند زد. هر دو بیمار چند روز زنده ماندند اما کلیهها خیلی زود دچار رد حاد شدند. با این حال ژابولای در تاریخ پزشکی بهعنوان بنیانگذار «زنوپیوند مدرن» شناخته میشود.
پیوندهای تجربی نیمهقرن بیستم
در دهه ۱۹۶۰ میلادی، با پیشرفت جراحی پیوند و داروهای سرکوب ایمنی، موجی از آزمایشهای زنوپیوند انسانی آغاز شد.
دوران شامپانزهها
در ۱۹۶۳، جیمز هاردی در میسیسیپی، نخستین پیوند قلب شامپانزه به انسان را انجام داد اما بیمار فقط ۹۰ دقیقه زنده ماند.
در۱۹۶۴ نیز کیت ریمر و توماس استارزل از دانشگاه کلرادو، پیوند چند کلیه شامپانزه به انسان را انجام دادند؛ یکی از بیماران حدود ۲ماه زنده ماند. در این دوره، نزدیک بودن ژنتیک شامپانزهها به انسان باعث شد آنها حیوان اصلی آزمایشها باشند، اما مسائل اخلاقی و خطر ویروسهای مشترک، این مسیر را متوقف کرد.
از میمون تا خوک
از دهه ۱۹۹۰ به بعد، دانشمندان بهجای نخستیها به سراغ خوکها رفتند. خوکها از نظر اندازه اندام، سرعت رشد و امکان اصلاح ژنتیک، گزینه مناسبتری بودند. پژوهشها در انگلستان، آمریکا و ژاپن متمرکز شد بر حذف ژنهای خاصی مانند ژن α-Gal در خوک که باعث رد فوقحاد (hyperacute rejection) در انسان میشوند.
در همین دوران، شرکتها و گروههای دانشگاهی مثل Revivicor، خوکهایی را تولید کردند که در سلولهایشان مولکولهای تحریککننده سیستم ایمنی حذف شده بود.
پیوندهای بالینی قرن ۲۱
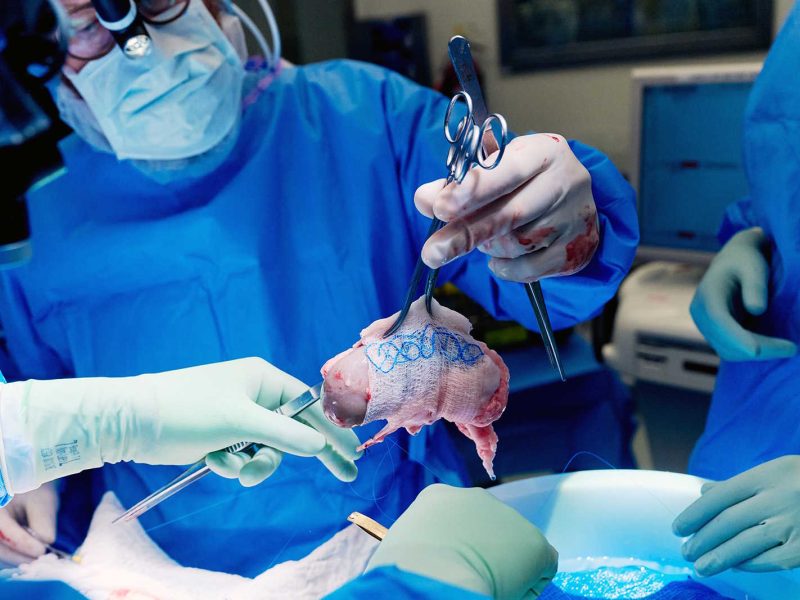
در سالهای اخیر، پیوند اندامهای خوک به انسان از مرحله آزمایش به مرحله بالینی محدود رسیده است. تحول بزرگ در ژانویه ۲۰۲۲ رخ داد: در ایالات متحده، تیمی از دانشگاه مریلند به سرپرستی دکتر بارتلی گریفیث، برای نخستینبار قلب یک خوک اصلاحشده ژنتیک را به مردی ۵۷ ساله به نام دیوید بنت پیوند زدند. قلب حدود ۲ماه کار کرد و بیمار سپس بهدلیل ترکیب عفونت و رد مزمن از دنیا رفت.
در ۲۰۲۳ و ۲۰۲۴، چند تیم در بیمارستانهای آمریکا و ازجمله دانشگاه نیویورک و ماساچوست کلیههای خوک تراریخته را به بیماران مرگمغزی پیوند زدند تا واکنش بدن و دوام عملکرد اندام سنجیده شود. برخی از این کلیهها تا ۴۰ روز بهطور کامل کارکرد طبیعی نشان دادند.
در بهار ۲۰۲۴، برای نخستین بار، پیوند کلیه خوک به بیمار زنده (زن ۵۸ ساله با نارسایی کلیه انتهایی) در دانشگاه ماساچوست انجام شد. این بیمار پس از چند هفته ترخیص شد و کلیه خوک بدون رد فوقحاد بهکار خود ادامه داد. این خوکها دارای بیش از ۱۰ تغییر ژنتیک بودند: حذف ۳ آنتیژن ایمنیزا، غیرفعالسازی ویروسهای درونی و افزودن چند ژن انسانی برای تحمل بهتر.
در ۲۰۲۵، گزارشهای اولیه نشان دادند که برخی بیماران تا ۲ماه پس از پیوند کلیه خوک با عملکرد نسبتا پایدار زندگی کردهاند. این نتایج باعث شد سازمان غذا و داروی آمریکا (FDA) بررسی مجوز آزمایشی زنوپیوند را رسما آغاز کند.
به این ترتیب، زنوپیوند از یک ایده تجربی به مرحلهای رسیده که ممکن است در دهه آینده به راهحل رسمی کمبود عضو در انسان تبدیل شود، هرچند خطر رد مزمن، انتقال ویروسها و مسائل اخلاقی همچنان باز است.
در کجا ایستادهایم؟
زنوپیوند حالا در مرحله آزمایش بالینی اولیه است. دانشمندان روی کاهش خطرویروسهای خوک (PERV)، در کنار ویرایش چندگانه ژنوم با CRISPR کار میکنند، هدف نهایی این است: تأمین منبع نامحدود اندام برای پیوند انسان.
با چالشهای اخلاقی مانند حقوق حیوانات، خطر انتقال ویروس بینگونهای و رضایت بیماران، هنوز مسیر عمومی شدن این فناوری در غبار است.
از تزریق خون بره در قرن هفدهم تا پیوند قلب خوک در قرن بیستویکم، زنجیرهای به هم پیوسته از تلاشهای بشر برای رسیدن به آرزویی بزرگ در علم پزشکی است، هر تجربه، چه با شکست کوتاهمدت و چه با موفقیت اندک، پلهای بوده بهسوی رویای بزرگ بشر: روزی که «اندام مصنوعی زنده» از بدن حیوانات، راه نجات بیماران در صف انتظار عضو پیوندی است.









دیدگاهتان را بنویسید